桶川市でサッカーの怪我でお悩みの方へ|桶川TS接骨院

サッカーで怪我することはよくあります。
怪我をしたまま適切な処置をしなければ
治りが遅くなったり悪化する場合があります。
適切な処置をすることで早期復帰することが見込まれます。
桶川市のTS接骨院では症状チェックから復帰するまで、その後の身体のケア、トレーニングまで親身になって施術させていただきます!
安心してお越しいただけます!
桶川TS接骨院で早期復帰をめざしましょう!
-
目次
こんな怪我していませんか?
桶川市でのサッカーの怪我の施術なら桶川TS接骨院|早期復帰対応
- 足関節捻挫 ⬅詳しくはクリック
桶川市 サッカーでの足首捻挫の施術なら桶川TS接骨院|早期復帰対応
- 前十字靭帯(ACL)損傷 ⬅詳しくはこちらをクリック
桶川市 サッカーでの前十字靭帯(ACL)損傷の施術なら桶川TS接骨院|早期復帰対応
- 内側側副靭帯(MCL)損傷 ⬅詳しくはこちらをクリック
桶川市 サッカーでの内側側副靭帯(MCL)損傷の施術なら桶川TS接骨院|早期復帰対応
- ジャンパー膝(膝蓋腱炎) ⬅詳しくはこちらをクリック
桶川市 サッカーでのジャンパー膝(膝蓋腱炎)の施術なら桶川TS接骨院|早期復帰対応
- 半月板損傷 ⬅詳しくはこちらをクリック
桶川市 サッカーでの半月板損傷の施術なら桶川TS接骨院|早期復帰対応
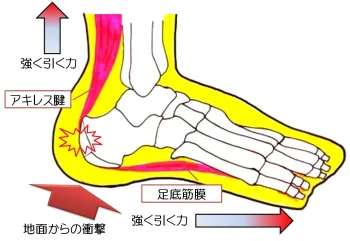
- アキレス腱炎・アキレス腱断裂 ⬅詳しくはこちらをクリック
桶川市 サッカーでのアキレス腱炎・アキレス腱断裂の施術なら桶川TS接骨院|早期復帰対応
- オスグッド病⬅詳しくはこちらをクリック
桶川市 サッカーでのオスグッド病の施術なら桶川TS接骨院|早期復帰対応
- グロインペイン症候群(鼠径部痛症候群)
桶川市 サッカーでのグロインペイン症候群(鼠径部痛症候群)の施術なら桶川TS接骨院|早期復帰対応
- シーバー病(かかとの痛み)
桶川市 サッカーでのシーバー病(かかとの痛み)の施術なら桶川TS接骨院|早期復帰対応
サッカーの怪我の主な原因と症状
足関節捻挫
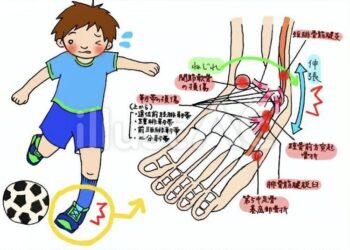
■ 原因(サッカー特有の動きが関係)
1. 着地の乱れ(ジャンプ後の接触・競り合い)
- ヘディング後の着地で相手の足を踏む
- 片足着地でバランスを崩す ➡ 最も多い捻挫の原因
2. 切り返し・ターン動作
- ドリブル中の急な方向転換
- 相手をかわすステップで足首に強い負荷 ➡ 外側靭帯にストレスが集中
3. タックル・接触プレー
- 相手の足がぶつかる
- 足を引っかけられて内側にひねる ➡ 予期せぬ方向に足が倒れやすい
4. 不整地・芝の引っかかり
- 芝に足が引っかかる
- グラウンドの凹凸で足が内側に倒れる
5. 疲労による踏ん張りの低下
- 試合後半に多い
- 筋力低下で足首が安定しない
■ 症状(サッカー選手に多い特徴)
1. 外くるぶし周囲の痛み
- 足を内側にひねる「内反捻挫」が圧倒的に多い
- 外側靭帯(前距腓靭帯)が損傷しやすい
2. 腫れ・内出血(青あざ)
- 数時間〜翌日に腫れが強くなる
- 靭帯が部分断裂しているサイン
3. 荷重痛(体重をかけると痛い)
- 歩行困難になることも
- 無理に歩くと悪化しやすい
4. 足首の不安定感(グラつく)
- 靭帯が緩むと「足が抜ける感じ」が出る
- 再発しやすい状態
5. 可動域の制限
- 足首を動かすと痛い
- 特に内返し・外返しで強い痛み
🎯 サッカー選手が特に注意すべきポイント
- 歩ける=軽症ではない(靭帯が切れていても歩けることがある)
- 腫れ・内出血が強い場合は靭帯損傷の可能性大
- 初期対応を誤ると再発しやすい(サッカーは再発率が高い)
前十字靭帯(ACL)損傷
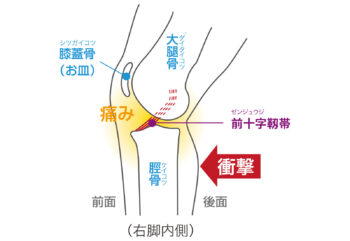
■ 原因(サッカー特有の動きが関係)
1. 急停止・切り返し動作(非接触型が最多)
- ドリブル中の急ブレーキ
- 相手をかわすための急な方向転換
- 膝が内側に入る「ニーイン」姿勢 ➡ ACL損傷の約70%がこの動きで発生
2. ジャンプ着地の失敗
- ヘディング後の片足着地
- バランスを崩して膝が内側にねじれる ➡ 着地時の膝の角度が悪いと断裂しやすい
3. タックル・接触プレー
- 相手の足が膝に当たる
- 体が流されて膝がねじれる ➡ 接触型は重症化しやすい
4. 筋力不足・フォーム不良
- 特に大腿四頭筋とハムストリングのバランス不良
- 体幹の弱さで膝が内側に入りやすい ➡ 成長期の選手に多い
5. 疲労による踏ん張りの低下
- 試合後半に発生しやすい
- 膝のコントロールが効かなくなる
■ 症状(ACL損傷に特徴的なサイン)
1. 「ブチッ」「ポキッ」という断裂音
- 多くの選手が「何か切れた」と感じる
- 音を感じなくても断裂していることはある
2. 膝の激痛と腫れ(数時間でパンパンに)
- 関節内で出血が起こるため急速に腫れる
- 曲げ伸ばしが困難になる
3. 膝が抜ける・ガクッとする不安定感
- 体重をかけると膝が前にズレるような感覚
- 歩行が難しくなることもある
4. 可動域の制限
- 膝が曲がらない・伸びない
- 無理に動かすと痛みが増す
5. 翌日以降も腫れが引かない
- 内出血が続くため長期間腫れが残る
🎯 サッカー選手が特に注意すべきポイント
- 非接触型(自分の動きで切れる)が多い → フォーム改善が必須
- 腫れが急速に出る場合は断裂の可能性が高い
- 放置すると半月板損傷を併発しやすい
- 早期診断(MRI)が競技復帰の鍵
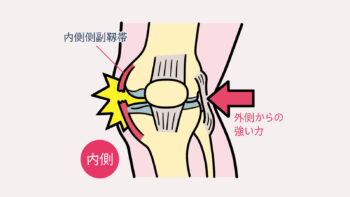
内側側副靭帯(MCL)損傷
■ 原因(サッカー特有の動きが関係)
1. タックルで膝の外側を押される(最も多い)
- 相手の足が膝の外側に当たる
- 体が流されて膝が内側に折れる ➡ 外側からの衝撃でMCLが伸ばされ損傷
2. 着地のバランス崩れ
- ヘディング後の片足着地
- 膝が内側に入る「ニーイン」姿勢 ➡ MCLに強いストレスがかかる
3. 急な切り返し・方向転換
- ドリブル中の急ターン
- 膝が内側に倒れ込む ➡ ACL損傷と似た動きだが、MCL単独損傷も多い
4. スパイクが芝に引っかかる
- 足が固定された状態で体が流れる ➡ 膝の内側にねじれ+外側からの力が加わる
5. 疲労による踏ん張りの低下
- 試合後半に多い
- 膝の安定性が落ち、内側に倒れやすくなる
■ 症状(MCL損傷に特徴的なサイン)
1. 膝の内側の痛み(押すと強く痛む)
- 内側側副靭帯の走行に沿って痛み
- 触るとピンポイントで痛むことが多い
2. 腫れ(ACLほど急激ではない)
- 内側に軽度〜中等度の腫れ
- 関節内出血は少ないため、膝全体がパンパンになることは少ない
3. 膝の不安定感(内側にグラつく)
- 内側に倒れ込むような感覚
- 重症度が高いほど不安定性が強い
4. 荷重時の痛み
- 走る・切り返す・蹴る動作で痛みが増す
- 歩行は可能なことが多いが、痛みは残る
5. 可動域の制限
- 膝を曲げる・伸ばすと痛い
- 特に外反方向(膝を内側に倒す動き)で強い痛み
🎯 サッカー選手が特に注意すべきポイント
- 接触プレーでの発生が多いが、非接触でも起こる
- ACLと併発するケースもあるため、自己判断は危険
- 腫れが少なくても重症のことがある
- 早期に適切な固定とリハビリを行えば回復しやすい靭帯
ジャンパー膝(膝蓋腱炎)

■ 原因(サッカー特有の動きが関係)
1. ジャンプ・着地の繰り返し
- ヘディングや競り合いでのジャンプ
- 着地時に膝が前に出るフォーム ➡ 膝蓋腱に強い牽引ストレスがかかる
2. ダッシュ・ストップ動作
- スプリント → 急停止の繰り返し
- 膝蓋腱に瞬間的な負荷が集中 ➡ サッカーでは非常に多い発生パターン
3. キック動作の多用
- インステップ・ロングキック
- 膝の伸展動作が多く、膝蓋腱に負担 ➡ キッカー(MF・FW)に多い
4. 太ももの筋肉(大腿四頭筋)の硬さ
- 成長期の選手は特に硬くなりやすい
- 膝蓋腱を強く引っ張り、炎症を起こす
5. オーバートレーニング
- 練習量が多い
- 休息不足
- 疲労が抜けないまま試合に出続ける ➡ 慢性化の最大要因
6. 股関節・足首の柔軟性不足
- 膝に負担が集中しやすい
- フォームが崩れやすくなる
■ 症状(ジャンパー膝に特徴的)
1. 膝のお皿の下(膝蓋腱)の痛み
- 押すとピンポイントで痛い
- 走る・ジャンプ・キックで痛みが増す ➡ 最も典型的な症状
2. 運動開始時の痛み(ウォームアップで軽くなる)
- 最初は痛いが、動いていると軽くなる
- しかし練習後に再び痛みが強くなる ➡ “使いすぎ”のサイン
3. 階段の昇り降りで痛む
- 特に降りる動作で痛みが出やすい
- 膝蓋腱に負荷がかかるため
4. 膝の腫れ・熱感(軽度)
- ACLのように大きく腫れることは少ない
- 触ると熱を持っていることがある
5. 慢性化すると常に痛みが残る
- 練習後の痛みが続く
- 休んでも完全に引かない ➡ 長期離脱につながるケースもある
🎯 サッカー選手が特に注意すべきポイント
- 「我慢すればできる痛み」から始まるため放置されやすい
- 太ももの硬さが最大の原因 → ストレッチ必須
- 休むだけでは治らないことが多い(根本改善が必要)
- 成長期の選手は特に要注意(骨の成長に筋肉が追いつかない)
半月板損傷
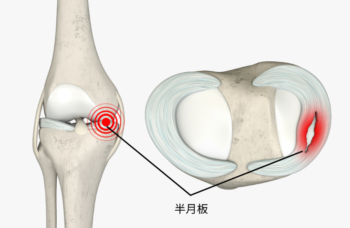
■ 原因(サッカー特有の動きが関係)
1. 急な方向転換・切り返し
- ドリブル中の急ターン
- 相手をかわすステップ
- 膝にねじれ(回旋ストレス)がかかる ➡ 最も多い発生原因
2. 着地の乱れ(片足着地)
- ヘディング後の不安定な着地
- 膝が内側に入る「ニーイン」姿勢 ➡ 半月板に圧縮+ねじれが加わる
3. タックル・接触プレー
- 相手の足が膝に当たる
- 体が流されて膝がねじれる ➡ 外力による損傷
4. 芝に足が引っかかる
- 足が固定された状態で体だけ回る ➡ 半月板が挟まれやすい
5. 疲労による踏ん張りの低下
- 試合後半に多い
- 膝のコントロールが効かず、ねじれが増える
6. ACL損傷に伴う二次損傷
- ACL断裂時に同時に半月板も損傷することが多い ➡ 特に内側半月板
■ 症状(半月板損傷に特徴的)
1. 膝の痛み(特に内側 or 外側)
- 押すと痛い
- ひねる動作で鋭い痛み ➡ 位置で損傷部位の推測が可能
2. 引っかかり感・ロッキング(膝が動かない)
- 膝が途中で引っかかる
- 完全に伸びない・曲がらない ➡ 半月板の断片が関節に挟まるサイン ➡ 半月板損傷の代表的症状
3. 腫れ(遅れて出ることが多い)
- ACLほど急激には腫れない
- 数時間〜翌日にかけて腫れが増す
4. 可動域の制限
- 深く曲げると痛い
- 伸ばし切ると痛みが出る
5. 荷重時の痛み
- 走る・方向転換・ジャンプで痛みが増す
- 歩行は可能なことが多いが違和感が残る
6. 膝の不安定感
- 「グラつく」「抜ける感じ」
- ACL損傷を併発している可能性もある
🎯 サッカー選手が特に注意すべきポイント
- ロッキング(膝が動かない)は危険サイン → 早期受診が必須
- ACL損傷と併発しやすい → 自己判断は危険
- 痛みが軽くてもプレーを続けると損傷が悪化
- 早期の正確な診断(MRI)が回復の鍵
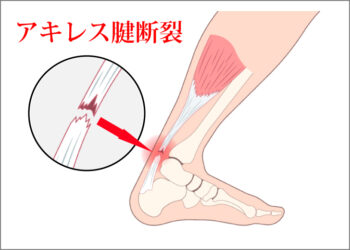
アキレス腱炎・アキレス腱断裂
■ アキレス腱炎(炎症)
【原因】
1. ダッシュ・ストップの繰り返し
- サッカー特有の加速・減速動作
- アキレス腱に繰り返し牽引ストレスがかかる
2. ジャンプ・着地の多用
- ヘディングや競り合い
- 着地時の衝撃がアキレス腱に集中
3. ふくらはぎ(腓腹筋・ヒラメ筋)の硬さ
- 疲労で筋肉が張るとアキレス腱を強く引っ張る
- 成長期の選手は特に硬くなりやすい
4. オーバートレーニング
- 練習量が多い
- 休息不足
- 疲労が抜けないまま試合に出続ける
5. シューズの問題
- ソールの硬さ
- クッション性不足
- スパイクの摩耗
【症状】
1. アキレス腱周囲の痛み・張り
- 走る・ジャンプで痛みが増す
- 押すと痛い(圧痛)
2. 朝の歩き始めの痛み
- 起床直後に強く痛む
- 動くと少し軽くなる ➡ アキレス腱炎の典型的な症状
3. 腫れ・熱感
- アキレス腱の周囲が腫れる
- 触ると熱を持っている
4. ふくらはぎの硬さ
- ストレッチで突っ張る
- 疲労が抜けない感覚
■ アキレス腱断裂(断裂)
アキレス腱炎とは違い、一瞬の強い負荷で“ブチッ”と切れる重症のケガです。
【原因】
1. 急なダッシュ・踏み込み
- スプリント開始の瞬間
- ボールに向かって急加速 ➡ 最も多い断裂の原因
2. ジャンプの踏み切り
- 強く蹴り上げた瞬間
- ふくらはぎに急激な収縮が起こる
3. 疲労の蓄積
- アキレス腱炎を放置していると断裂リスクが上がる
- 試合後半に多い
4. ストレッチ不足・柔軟性低下
- 筋肉が硬い状態で強い負荷がかかると切れやすい
【症状】
1. 「バチッ」「ブチッ」という断裂音
- 多くの選手が「後ろから蹴られた感じ」と表現 ➡ 断裂の代表的なサイン
2. 激痛と歩行困難
- 直後は強い痛み
- つま先立ちができない
3. アキレス腱のへこみ(陥凹)
- 触ると腱が途切れている ➡ 明確な断裂の証拠
4. 腫れ・内出血
- ふくらはぎ〜かかとにかけて腫れる
- 内出血が広がる
🎯 サッカー選手が特に注意すべきポイント
- アキレス腱炎を放置すると断裂リスクが急上昇
- 断裂は“後ろから蹴られた感覚”が特徴的
- アキレス腱炎は朝の痛みがサイン
- 断裂は早期治療が必須(手術 or 保存療法)
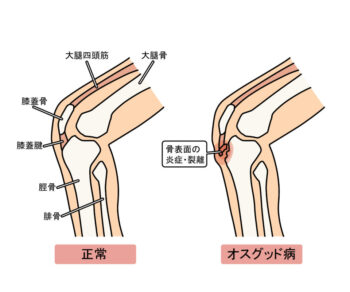
オスグッド病
■ 原因(サッカー特有の動きが関係)
1. ダッシュ・ストップの繰り返し
- サッカーは短い距離の加速・減速が非常に多い
- 太ももの筋肉(大腿四頭筋)が膝下の骨を強く引っ張る ➡ 脛骨粗面に負担が集中し、炎症が起こる
2. ジャンプ・着地動作
- ヘディングや競り合いでのジャンプ
- 着地の衝撃が膝下に繰り返し加わる ➡ 成長期の骨にストレスが蓄積
3. キック動作の多用
- インステップ・ロングキック
- 膝の伸展動作で大腿四頭筋が強く働く ➡ 膝蓋腱を通じて脛骨粗面が引っ張られる
4. 太ももの筋肉の硬さ(最大の原因)
- 成長期は骨が先に伸び、筋肉が硬くなりやすい
- 硬い大腿四頭筋が膝下を強く引っ張る ➡ 痛みが長引く原因にもなる
5. オーバートレーニング
- 練習量が多い
- 休息不足
- 疲労が抜けないまま試合に出続ける ➡ 成長期の選手に特に多い
6. 柔軟性不足・フォーム不良
- 股関節・足首が硬い
- 膝に負担が集中しやすい
■ 症状(オスグッド病に特徴的)
1. 膝下(脛骨粗面)の痛み
- 押すと強く痛む
- 走る・ジャンプ・キックで痛みが増す ➡ 最も典型的な症状
2. 膝下の腫れ・骨の出っ張り
- 脛骨粗面が盛り上がってくる
- 炎症が続くと骨が大きくなることもある
3. 運動後の痛みの増加
- 練習後に痛みが強くなる
- 休むと軽くなるが、再開すると再発しやすい
4. ストレッチで太ももが突っ張る
- 大腿四頭筋が硬くなっているサイン
- 痛みの根本原因になりやすい
5. 片足立ち・階段での痛み
- 特に階段の昇り降りで痛みが出やすい
- 膝蓋腱に負荷がかかるため
🎯 サッカー選手が特に注意すべきポイント
- 成長期の選手に非常に多い(小5〜中2がピーク)
- 痛みを我慢して続けると長期化しやすい
- 太ももの硬さが最大の原因 → ストレッチ必須
- 休むだけでは治らないことが多い(根本改善が必要)
- 早期ケアで競技を続けながら改善できるケースも多い
グロインペイン症候群(鼠径部痛症候群)
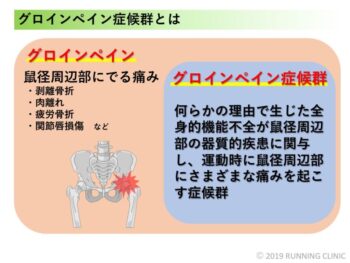
■ 原因(サッカー特有の動きが関係)
1. キック動作の繰り返し(最大の原因)
- インサイド・インステップ・ロングキック
- ボールを蹴るたびに内転筋・腹直筋・股関節に負荷 ➡ 内転筋の付着部に炎症が起こりやすい
2. 急な切り返し・方向転換
- ドリブル中の急ターン
- 相手をかわすステップ ➡ 股関節にねじれ+牽引ストレスが加わる
3. スプリント・ストップ動作
- 加速 → 急停止の繰り返し ➡ 股関節前面・内側に強い負荷
4. 股関節の柔軟性不足
- 特に内転筋・腸腰筋が硬い選手に多い ➡ 股関節の動きが制限され、痛みが出やすい
5. 体幹の弱さ(コアの不安定性)
- キックやターンで骨盤がブレる ➡ 鼠径部に過剰なストレスが集中
6. オーバートレーニング
- 練習量が多い
- 疲労が抜けないまま試合に出続ける ➡ 慢性化しやすい
■ 症状(グロインペイン症候群に特徴的)
1. 鼠径部(足の付け根)の痛み
- 押すと痛い
- キック・ダッシュ・方向転換で痛みが増す ➡ 最も典型的な症状
2. 内ももの痛み(内転筋の痛み)
- 内転筋の付着部が炎症
- ボールを蹴ると鋭い痛みが走る
3. 股関節前面の痛み
- 腸腰筋の緊張が強い場合に多い
- 膝を上げる動作で痛みが出る
4. 腹部〜下腹部の痛み
- 腹直筋付着部の炎症
- 体幹の弱さが原因になることが多い
5. 痛みが長引きやすい(慢性化)
- 休むと軽くなるが、再開すると再発
- 数週間〜数か月続くケースも多い
6. 片足立ち・方向転換での痛み
- 股関節の安定性が低下
- 試合中の動きで痛みが出やすい
🎯 サッカー選手が特に注意すべきポイント
- 原因が1つではなく複合的 → 自己判断で治りにくい
- キック動作が最大の負担 → フォーム改善が重要
- 体幹の弱さが痛みを長引かせる
- 早期ケアで競技を続けながら改善できるケースも多い
シーバー病(かかとの痛み)
■ 原因(サッカー特有の動きが関係)
1. ダッシュ・ストップの繰り返し
- サッカーは短距離の加速・減速が非常に多い
- ふくらはぎ(アキレス腱)が踵の骨を強く引っ張る ➡ 踵骨の成長板に炎症が起こりやすい
2. ジャンプ・着地動作
- ヘディングや競り合いでのジャンプ
- 着地の衝撃が踵に繰り返し加わる ➡ 成長期の骨にストレスが蓄積
3. スパイクの硬さ・地面の衝撃
- スパイクのクッション性不足
- 人工芝の硬さ ➡ 踵への衝撃が増える
4. ふくらはぎの筋肉の硬さ(最大の原因)
- 成長期は骨が先に伸び、筋肉が硬くなりやすい
- 硬いアキレス腱が踵を強く引っ張る ➡ 痛みが長引く原因にもなる
5. オーバートレーニング
- 練習量が多い
- 休息不足
- 疲労が抜けないまま試合に出続ける ➡ 成長期の選手に特に多い
■ 症状(シーバー病に特徴的)
1. かかとの痛み(押すと痛い)
- 踵の後ろ・下側を押すと強く痛む
- 走る・ジャンプ・着地で痛みが増す ➡ 最も典型的な症状
2. かかとをつけて歩けない(つま先歩きになる)
- 痛みが強いと踵を地面につけられない
- つま先立ちで歩くようになる
3. 運動後の痛みの増加
- 練習後に痛みが強くなる
- 休むと軽くなるが、再開すると再発しやすい
4. ふくらはぎの張り・硬さ
- アキレス腱が硬くなっているサイン
- 痛みの根本原因になりやすい
5. 腫れ・熱感(軽度)
- ACLのように大きく腫れることは少ない
- 触ると熱を持っていることがある
🎯 サッカー選手が特に注意すべきポイント
- 成長期(小4〜中1)に非常に多い
- 痛みを我慢して続けると長期化しやすい
- ふくらはぎの硬さが最大の原因 → ストレッチ必須
- 休むだけでは治らないことが多い(根本改善が必要)
- 早期ケアで競技を続けながら改善できるケースも多い
サッカーでの怪我を放置した場合のリスク
⚠️ ① 足関節捻挫(靭帯損傷)|放置した場合のリスク
- ・靭帯が緩んだままになり、クセになる(反復性捻挫)
- ・足首が不安定になり、パフォーマンス低下
- ・軟骨損傷や骨の小さな剥離が残ることもある
- ・着地・切り返しで再発しやすくなる
⚠️ ② 前十字靭帯(ACL)損傷|放置した場合のリスク
- ・膝がガクッと崩れる“膝崩れ”が続く
- ・半月板損傷を合併しやすくなる
- ・関節軟骨が削れ、将来的な変形性膝関節症のリスク上昇
- ・競技復帰が大幅に遅れる
⚠️ ③ 内側側副靭帯(MCL)損傷|放置した場合のリスク
- ・膝の内側が不安定なままになる
- ・ACLや半月板を同時に痛めるリスクが増える
- ・キック・ターン動作で痛みが残りやすい
- ・回復が長期化し、競技力低下につながる
⚠️ ④ ジャンパー膝(膝蓋腱炎)|放置した場合のリスク
- ・慢性化し、数か月〜年単位で痛みが続く
- ・膝蓋腱の変性(腱が弱くなる)
- ・ジャンプ・ダッシュのパフォーマンス低下
- ・最悪の場合、腱断裂のリスクが上がる
⚠️ ⑤ 半月板損傷|放置した場合のリスク
- ・膝が引っかかる・ロックする症状が悪化
- ・損傷が広がり、手術が必要になるケースも
- ・軟骨が削れ、変形性膝関節症のリスク上昇
- ・膝の可動域制限が残ることがある
⚠️ ⑥ アキレス腱炎・アキレス腱断裂|放置した場合のリスク
● アキレス腱炎
- ・慢性化し、半年〜1年以上痛みが続く
- ・腱の変性が進み、断裂リスクが上昇
- ・走る・跳ぶ動作が困難になる
● アキレス腱断裂
- ・放置は基本的に推奨されない
- ・歩行・走行能力に大きな影響が残る可能性
- ・ふくらはぎの筋力低下が長期化
⚠️ ⑦ オスグッド病(脛骨粗面の痛み)|放置した場合のリスク
- ・痛みが長期化(半年〜数年)
- ・膝下の骨が大きく隆起したまま残る
- ・正座・膝立ちが痛くてできなくなることがある
- ・成長期の運動量が制限される
⚠️ ⑧ グロインペイン症候群(鼠径部痛症候群)|放置した場合のリスク
- ・痛みが慢性化し、数か月〜年単位で続く
- ・キック・ターン・ダッシュが困難になる
- ・股関節周囲の筋バランスが崩れ、別のケガを誘発
- ・最悪、競技継続が難しくなるケースもある
⚠️ ⑨ シーバー病(かかとの痛み)|放置した場合のリスク
- ・痛みが長引き、走れない期間が増える
- ・かかとの骨の成長部に負担が残る
- ・歩行にも痛みが出ることがある
- ・成長期の運動パフォーマンス低下
🎯 まとめ:サッカーのケガを放置するとどうなる?
- ・慢性化しやすい
- ・別の部位を痛める連鎖が起こる
- ・パフォーマンスが大きく低下する
- ・復帰までの期間が何倍にも伸びる
- ・将来的な関節トラブルにつながることもある
サッカーは切り返し・ダッシュ・キックが多い競技だから、 「痛みを我慢して続ける」ことが最もリスクが高いんだよ。
サッカーの怪我での代表的な施術期間と施術
施術方法と回復期間のまとめ
足関節捻挫
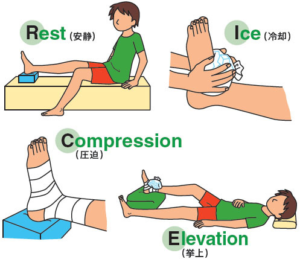
■ 施術方法(重症度に共通する基本)
① 急性期(受傷直後〜48〜72時間)
・RICE処置
- Rest(安静):無理に歩かない
- Ice(冷却):20分冷やす→1時間休むを繰り返す
- Compression(圧迫):包帯・テーピング
- Elevation(挙上):心臓より高く上げる
・固定(腫れが強い場合)
・痛み・腫れの評価(骨折の除外)
② 亜急性期(3日目〜1〜2週間)
・可動域改善(動かせる範囲を広げる)
・腫れのコントロール
・軽い荷重練習(痛みの範囲で)
③ 回復期(2週間〜)
・筋力トレーニング
- 足首周囲
- ふくらはぎ
- 体幹・股関節
・バランストレーニング
- 再発予防に最重要
- ランニング → ダッシュ → 方向転換 の段階復帰
■ 重症度別の施術期間(復帰までの目安)

■ 施術のポイント(早期復帰のために)
● ① 初期対応が最重要
腫れ・内出血が強いほど回復が遅れるため、最初の48時間の冷却と圧迫が鍵。
● ② 早期リハビリが再発予防に必須
捻挫は「治ったと思っても実は弱い」状態が続きやすい。 特に必要なのは以下の3つ。
- 足首の可動域改善
- 足首周囲の筋力強化
- バランストレーニング(片足立ち・不安定面)
● ③ 痛みがなくても“競技復帰OK”ではない
方向転換・ジャンプ着地ができるかが重要。 再発率は 50〜70% と非常に高いので慎重に進める必要がある。
■ まとめ
- 施術方法は RICE → 可動域改善 → 筋力・バランス強化 → 競技復帰
- 期間は1〜3週間(軽度)〜数か月(重度)
- 初期対応とリハビリの質が復帰スピードを決める
前十字靭帯(ACL)損傷

■ 施術方法(大きく2つ)
① 保存療法(手術しない)
● 対象
- ・高齢者
- ・日常生活レベルで十分な人
- ・競技復帰を目指さない人
● 内容
- ・炎症を抑える(アイシング・安静)
- ・可動域訓練
- ・大腿四頭筋・ハムストリングの筋力強化
- ・体幹トレーニング
- ・膝の安定性を補うリハビリ
● 期間
- ・3〜6か月で日常生活は問題なし
- ・スポーツ復帰は困難なことが多い
② 手術療法(再建術)※スポーツ選手の標準
ACLは自然にくっつかないため、腱を移植して靭帯を作り直す手術が一般的。
● 手術の種類
- ・ハムストリング腱移植
- ・膝蓋腱(BTB)移植
- ・大腿四頭筋腱移植
● 手術後のリハビリ内容
- ・0〜2週:腫れを抑える・可動域改善
- ・1〜3か月:筋力強化・バランス訓練
- ・3〜6か月:ランニング → ダッシュ
- ・6〜9か月:アジリティ・方向転換
- ・9〜12か月:競技復帰プログラム
■ 回復期間(スポーツ復帰まで)

■ ACL損傷のポイント
- ・自然治癒しないため、競技者は手術が基本
- ・復帰まで最低6か月、競技レベルなら9〜12か月
- ・リハビリの質が復帰スピードを決める
- ・焦って復帰すると再断裂リスクが高い(特に10代)
■ まとめ
- ・ACL損傷の施術は 保存療法 or 手術療法
- ・スポーツ選手は 手術+長期リハビリが標準
- ・復帰期間は 6〜12か月
- ・焦らず段階的に進めることが再断裂予防の鍵
内側側副靭帯(MCL)損傷

■ 施術内容(重症度に共通する基本)
① 急性期(受傷直後〜48〜72時間)
・RICE処置
- Rest(安静)
- Ice(冷却)
- Compression(圧迫)
- Elevation(挙上)
・膝の固定(サポーター・テーピング)
・痛み・腫れの評価
・骨折やACL損傷の併発が疑われる場合は医療機関で検査
② 亜急性期(3日目〜2週間)
・可動域訓練(曲げ伸ばしを少しずつ)
・腫れのコントロール
・軽い荷重練習(痛みの範囲で)
③ 回復期(2〜6週間)
・筋力トレーニング
- 内転筋
- ハムストリング
- 大腿四頭筋
・バランストレーニング
・歩行 → ジョグ → ラン → 方向転換 の段階復帰
④ スポーツ復帰期(4〜12週間)
・アジリティ(切り返し)
・ジャンプ・着地
・スポーツ特有の動作(サッカー・バスケなど)
■ 重症度別の 回復期間(復帰までの目安)

※MCLは血流が良く、ACLより治りやすい靭帯です。 ※3度損傷でも手術を行わず保存療法で治るケースが多いです。
■ MCL損傷のポイント
- ACLと併発することがあるため、初期診断が重要
- 腫れが少なくても重症のことがある
- 早期に可動域を戻すことが回復を早める
- スポーツ復帰には方向転換・片脚動作の安定性が必須
ジャンパー膝(膝蓋腱炎)
■ 施術方法(基本の流れ)
① 急性期(痛みが強い時期)
● 炎症を抑える
- ・アイシング(20分冷却 → 1時間休むを繰り返す)
- ・安静(痛みの出る動作を避ける)
- ・テーピング・サポーターで負担軽減
- ・超音波・電気療法(医療機関・接骨院)
● ポイント
痛みが強い時期は 無理にストレッチや筋トレをしない。 炎症が長引く原因になります。
② 亜急性期(痛みが落ち着いてきた時期)
● 柔軟性改善
- ・大腿四頭筋(太もも前)のストレッチ
- ・ふくらはぎ・股関節のストレッチ
- ・筋膜リリース
● 姿勢・動作の改善
- ・着地のフォーム
- ・膝が前に出すぎるクセの修正
- ・股関節の使い方を改善
③ 回復期(痛みが軽くなってきた時期)
● 筋力トレーニング
- ・大腿四頭筋
- ・ハムストリング
- ・臀筋(お尻)
- ・体幹 → 膝への負担を分散させるために必須
● エキセントリックトレーニング(最重要)
- ・デクラインスクワット
- ・片脚スクワット → 膝蓋腱の耐久性を高め、再発予防に効果的
④ スポーツ復帰期
- ・ジョギング → ラン → ダッシュ
- ・ジャンプ → 着地 → 方向転換
- ・競技特有の動作(キック・スプリントなど)
■ 改善までの期間(目安)

■ ジャンパー膝のポイント
- ・太ももの硬さが最大の原因 → ストレッチ必須
- ・休むだけでは治らない(根本改善が必要)
- ・エキセントリックトレーニングが最も効果的
- ・痛みがある状態でジャンプ・ダッシュを続けると慢性化しやすい
半月板損傷

■ 施術方法(大きく2つ)
① 保存療法(手術しない)
● 対象
- ・損傷が小さい
- ・“断裂”ではなく“摩耗・変性”タイプ
- ・ロッキング(膝が引っかかる)がない
- ・日常生活レベルの痛みが中心
- ・若年層で血流のある部位(レッドゾーン)の損傷
● 内容
- ・アイシング・安静
- ・可動域訓練
- ・大腿四頭筋・ハムストリングの筋力強化
- ・体幹トレーニング
- ・歩行・ランニングの段階復帰
- ・電気療法・超音波など(医療機関・接骨院)
● 期間
- ・軽度:2〜4週間
- ・中等度:4〜8週間
- ・スポーツ復帰は 1〜2か月 が目安
② 手術療法(関節鏡手術)
半月板は血流が乏しく、自然治癒しにくい部位が多いため、 損傷の形状によっては手術が必要になります。
● 手術の種類
1. 半月板部分切除術(トリミング)
- ・損傷部分だけを切り取る
- ・回復が早い
- ・ただし将来的な変形性膝関節症のリスクがやや上がる
2. 半月板縫合術(修復術)
- ・半月板を縫って元の形に戻す
- ・若年者・スポーツ選手に多い
- ・回復は遅いが、膝の寿命を守れる
■ 手術後の回復期間(目安)

■ 半月板損傷のポイント
- ・ロッキング(膝が動かない)は手術の可能性が高い
- ・若い選手は“縫合術”が選ばれやすい(膝の寿命を守るため)
- ・切除術は早く復帰できるが、将来のリスクがある
- ・保存療法で改善するケースも多い
- ・リハビリの質が復帰スピードを左右する
アキレス腱炎・アキレス腱断裂

■ ① アキレス腱炎(炎症)
アキレス腱に繰り返し負荷がかかり、腱や周囲組織が炎症を起こしている状態。
● 施術方法
1. 炎症を抑える(急性期)
- ・アイシング(20分冷却 → 1時間休む)
- ・安静(痛みの出る動作を避ける)
- ・テーピング・サポーター
- ・電気療法・超音波(医療機関・接骨院)
2. 柔軟性改善(亜急性期)
- ・ふくらはぎ(腓腹筋・ヒラメ筋)のストレッチ
- ・足首の可動域改善
- ・筋膜リリース
3. 筋力トレーニング(回復期)
- ・ふくらはぎのエキセントリックトレーニング(最重要)
- ・足裏アーチの強化
- ・体幹・股関節の安定性向上
4. 動作改善
- ・走り方・着地の見直し
- ・シューズ・インソールの調整
● 改善期間(目安)
| 症状の程度 | 改善期間 |
|---|---|
| 軽度(運動後に痛む) | 2〜4週間 |
| 中等度(運動中も痛む) | 4〜8週間 |
| 重度(常に痛い・慢性化) | 2〜3か月以上 |
※アキレス腱炎は 休むだけでは治らない ことが多く、 ストレッチ+筋力強化が必須です。
■ ② アキレス腱断裂(断裂)
アキレス腱が 完全に切れた状態。 「後ろから蹴られた感じ」「バチッと音がした」が典型的。
● 施術方法
1. 保存療法(ギプス・装具固定)
- ・高齢者・運動量が少ない人向け
- ・つま先を伸ばした状態で固定
- ・徐々に角度を戻しながらリハビリ
2. 手術療法(縫合術)※スポーツ選手の標準
- ・切れた腱を縫い合わせる
- ・再断裂リスクが低く、強度が戻りやすい
- ・若年者・競技者はほぼ手術を選択
● 手術後のリハビリ(流れ)
- ・0〜2週: ギプス・装具固定、腫れの管理
- ・2〜6週: 部分荷重 → 全荷重へ
- ・6〜12週: 筋力トレーニング開始
- ・3〜4か月: ジョギング開始
- ・4〜6か月: ダッシュ・ジャンプ
- ・6〜9か月: 競技復帰プログラム
● 回復期間(目安)
| 治療方法 | 歩行 | ランニング | スポーツ復帰 |
|---|---|---|---|
| 保存療法 | 6〜8週 | 3〜4か月 | 4〜6か月 |
| 手術療法 | 4〜6週 | 3〜4か月 | 6〜9か月 |
■ まとめ
● アキレス腱炎
- 施術: 冷却 → ストレッチ → 筋力強化
- 期間: 2週間〜3か月
● アキレス腱断裂
- 施術: 保存 or 手術(競技者は手術が基本)
- 期間: 4〜9か月
オスグッド病

■ 施術方法(基本の流れ)
① 急性期(痛みが強い時期)
●炎症を抑える
- ・アイシング(20分冷却 → 1時間休む)
- ・痛みの出る動作を避ける
- ・テーピング・サポーターで負担軽減
- ・電気療法・超音波(医療機関・接骨院)
● ポイント
痛みが強い時期は 無理にストレッチや筋トレをしない。 炎症が長引く原因になります。
② 亜急性期(痛みが落ち着いてきた時期)
● 柔軟性改善(最重要)
- ・大腿四頭筋(太もも前)のストレッチ
- ・ふくらはぎ・股関節のストレッチ
- ・筋膜リリース → 太ももの硬さが最大の原因
● 姿勢・動作の改善
- ・走り方・着地のフォーム
- ・膝が前に出すぎるクセの修正
③ 回復期(痛みが軽くなってきた時期)
● 筋力トレーニング
- ・大腿四頭筋
- ・ハムストリング
- ・臀筋(お尻)
- ・体幹 → 膝下への負担を分散させる
● 競技復帰に向けたトレーニング
- ・ジョギング → ラン → ダッシュ
- ・ジャンプ → 着地
- ・方向転換・加速動作
■ 改善までの期間(目安)
| 症状の程度 | 改善期間 | 特徴 |
|---|---|---|
| 軽度(運動後に痛む) | 2〜4週間 | 早期ケアで短期間で改善しやすい |
| 中等度(運動中も痛む) | 4〜8週間 | ストレッチ+負荷調整が必須 |
| 重度(常に痛い・骨の出っ張りが強い) | 2〜3か月以上 | 動作改善・筋力強化が必要 |
| 慢性化(半年以上続く) | 3〜6か月以上 | 太ももの硬さ+フォーム改善が鍵 |
■ オスグッド病のポイント
- ・成長期(小4〜中2)に非常に多い
- ・太ももの硬さが最大の原因 → ストレッチ必須
- ・休むだけでは治らない(根本改善が必要)
- ・痛みを我慢して続けると長期化しやすい
- ・早期ケアで競技を続けながら改善できるケースも多い
グロインペイン症候群(鼠径部痛症候群)

■ 施術方法(基本の流れ)
① 急性期(痛みが強い時期)
● 炎症を抑える
- ・アイシング(20分冷却 → 1時間休む)
- ・痛みの出る動作を避ける
- ・テーピング・サポーター
- ・電気療法・超音波(医療機関・接骨院)
● 負担のかかる動作を制限
- ・キック
- ・ダッシュ
- ・急な方向転換 → 痛みを悪化させる動作は一時的に中止
② 亜急性期(痛みが落ち着いてきた時期)
● 柔軟性改善(最重要)
- ・内転筋ストレッチ
- ・腸腰筋ストレッチ
- ・股関節の可動域改善
- ・筋膜リリース → 股関節の硬さが痛みの大きな原因
● 姿勢・動作の改善
- ・キックフォームの見直し
- ・走り方・切り返し動作の修正
- ・骨盤の安定性を高める
③ 回復期(痛みが軽くなってきた時期)
● 筋力トレーニング
- ・内転筋
- ・腸腰筋
- ・臀筋(お尻)
- ・体幹(腹直筋・腹斜筋) → 骨盤の安定性を高め、再発を防ぐ
● 競技復帰に向けたトレーニング
- ・ジョギング → ラン → ダッシュ
- ・サイドステップ・切り返し
- ・キック動作の再獲得
■ 改善までの期間(目安)
| 症状の程度 | 改善期間 | 特徴 |
|---|---|---|
| 軽度(運動後に痛む) | 2〜4週間 | 早期ケアで改善しやすい |
| 中等度(運動中も痛む) | 4〜8週間 | 柔軟性改善+筋力強化が必須 |
| 重度(常に痛い・慢性化) | 2〜3か月以上 | 動作改善・体幹強化が必要 |
| 長期慢性(半年以上続く) | 3〜6か月以上 | キックフォームの見直しが重要 |
■ グロインペインのポイント
- ・原因が複合的 → 1つの施術だけでは治らない
- ・内転筋・腸腰筋の硬さが最大の原因
- ・体幹の弱さが痛みを長引かせる
- ・キック動作の改善が再発予防の鍵
- ・早期ケアで競技を続けながら改善できるケースも多い
シーバー病(かかとの痛み)
■ 施術方法(基本の流れ)
① 急性期(痛みが強い時期)
● 炎症を抑える
- ・アイシング(20分冷却 → 1時間休む)
- ・痛みの出る動作を避ける
- ・テーピング・サポーターで負担軽減
- ・電気療法・超音波(医療機関・接骨院)
● 負担のかかる動作を制限
- ・ダッシュ
- ・ジャンプ
- ・硬い人工芝での練習 → 痛みを悪化させる動作は一時的に中止
② 亜急性期(痛みが落ち着いてきた時期)
● 柔軟性改善(最重要)
- ・ふくらはぎ(腓腹筋・ヒラメ筋)のストレッチ
- ・アキレス腱の柔軟性改善
- ・足裏・足首の可動域改善 → ふくらはぎの硬さが最大の原因
● 足の使い方・姿勢の改善
- ・つま先重心のクセを修正
- ・走り方・着地の見直し
- ・インソールの調整(必要に応じて)
③ 回復期(痛みが軽くなってきた時期)
● 筋力トレーニング
- ・ふくらはぎ
- ・足裏アーチ
- ・股関節・体幹 → 踵への負担を分散させる
● 競技復帰に向けたトレーニング
- ・ジョギング → ラン → ダッシュ
- ・ジャンプ → 着地
- ・方向転換・加速動作
■ 改善までの期間(目安)
| 症状の程度 | 改善期間 | 特徴 |
|---|---|---|
| 軽度(運動後に痛む) | 2〜4週間 | 早期ケアで改善しやすい |
| 中等度(運動中も痛む) | 4〜8週間 | ストレッチ+負荷調整が必須 |
| 重度(常に痛い・つま先歩きになる) | 2〜3か月以上 | 動作改善・筋力強化が必要 |
| 慢性化(半年以上続く) | 3〜6か月以上 | ふくらはぎの硬さ+フォーム改善が鍵 |
■ シーバー病のポイント
- ・成長期(小4〜中1)に非常に多い
- ・ふくらはぎの硬さが最大の原因 → ストレッチ必須
- ・休むだけでは治らない(根本改善が必要)
- ・痛みを我慢して続けると長期化しやすい
- ・早期ケアで競技を続けながら改善できるケースも多い
TS接骨院 での主な施術内容
オーダーメイド治療

患者さん現状の症状・状態チェックを行います。
一人一人に合った治療方法を提案します!
桶川市 TS接骨院では無理な回数券の強要などありませんのでお気軽にお越し下さい!
手技療法

手技療法は、当院の代表的な施術方法です。
骨格や筋肉など身体の仕組みを把握する施術者が、直接手で施術を行います。
リラクゼーションマッサージとは異なり、身体の痛みの原因筋をしっかりほぐせるという特徴があります。
そのため、腰痛や肩こりなど慢性的な身体の痛みにお悩みの方におすすめの施術です。
また、筋肉をほぐすことで血流が促されるため、血流不良によって生じていた不調症状の改善も期待できます。
手技療法 ⬅手技療法についての詳しい解説はこちらから
特殊電気療法
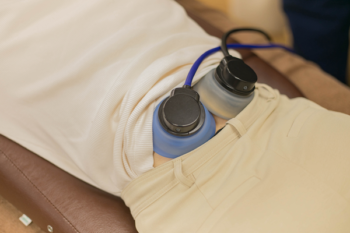
特殊電気療法は、名前の通り特殊な電気を使用した施術方法です。
皮膚の上から電気を流すことで、筋肉や神経、血管など身体の内側へアプローチすることができます。
手技療法では届かない奥深い部分にもアプローチできることが特徴です。
しかし、電気というと痛みが心配だという方も多いのではないでしょうか。
特殊電気療法はチリチリとした電気の刺激を感じることはありますが、痛みは少ない施術です。
ケガの早期回復や痛みの除去、筋力トレーニングまで幅広い効果が期待できます。
特殊電気療法 ⬅特殊電気療法についての詳しい解説はこちらから
フットケア (メドマー)

フットケアは、足に特化した施術方法です。
当院ではメドマーという専用機器を使用し、足全体にアプローチします。
足の筋緊張をほぐして血流を促すことで、足のだるさや疲労、むくみなどの改善が期待できます。
とくに足は身体の中でも大きな筋肉になるため、足の血流を促すことで全身の血流改善につながります。
また、足には多くのツボが集まっているため、足だけではなく全身の不調の改善も期待できます。
心地よいフットケアの施術でリラックスしながら、全身の不調を改善していきましょう。
フットケア (メドマー) ⬅フットケア(メドマー)についての詳しい解説はこちらから
トレーニング・リハビリ

桶川市 TS接骨院では施術と合わせてトレーニング・リハビリも行っています。
特に学生が多く、施術後のトレーニング・リハビリにも力を入れていて
早期復帰、再発防止に向けて全力でサポートしております!
テーピング・テープ
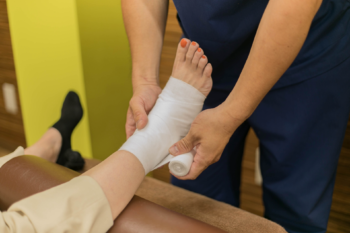
桶川TS接骨院ではテーピングも巻くことが出来ます。
怪我をして足首・手首など不安定で怖い方などにおすすめです。固定することで過重負荷などでの悪化を防ぐことが出来ます!
TS接骨院ではテーピングを無料で施します!!
アイシング

桶川市 TS接骨院ではアイシングも可能です。
急性期によく使用する療法です。
主に筋肉の炎症を抑える効果があります。
TS接骨院ではアイシングと別の施術療法を組み合わせてすることで早期回復を目差します!
EMS インナートレーニング
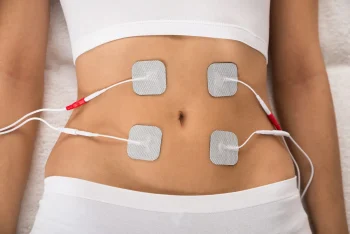
EMSインナートレーニングとは?
EMS(Electrical Muscle Stimulation)インナートレーニングとは、
電気刺激によって筋肉を動かし、普段使いにくいインナーマッスル(深層筋)を鍛えるトレーニングです。
自分で動かすトレーニングでは鍛えにくい筋肉まで、効率よくアプローチできるのが特徴です。
インナーマッスルが鍛えられることで、
-
姿勢が安定する
-
体のブレが減る
-
腰や膝への負担が軽減
日常生活からスポーツ動作まで、安定した動きにつながります。
怪我してしまったときの注意点と対処法
🩺 9つのスポーツ障害
怪我したときの注意点と対処法まとめ
1. 足関節捻挫(外側靭帯損傷)
注意点
- ・「歩ける=軽症」ではない
- ・腫れ・内出血が強い場合は靭帯断裂の可能性
- ・無理に動かすと不安定性が残りやすい
対処法
- ・RICE処置(安静・冷却・圧迫・挙上)
- ・初期は固定が有効
- ・痛みが落ち着いたら可動域訓練 → 筋力トレーニング
- ・早期からのリハビリが再発予防に重要
2. 前十字靭帯(ACL)損傷
注意点
- ・「膝が抜ける感じ」がある場合は要注意
- ・放置すると半月板損傷を合併しやすい
- ・早期診断が競技復帰の鍵
対処法
- ・まずはアイシングと安静
- ・MRIでの診断が必要
- ・多くは手術+長期リハビリ
- ・競技復帰には段階的なトレーニングが必須
3. 内側側副靭帯(MCL)損傷
注意点
- ・膝の内側の痛み・腫れ
- ・無理に伸ばす・曲げると悪化
- ・ACLと併発することもある
対処法
- ・初期は固定とアイシング
- ・多くは保存療法で回復
- ・内転筋・ハムストリングのリハビリが重要
4. ジャンパー膝(膝蓋腱炎)
注意点
- ・我慢して練習を続けると慢性化
- ・休むだけでは治らないことが多い
- ・太ももの硬さが原因のことが多い
対処法
- ・大腿四頭筋のストレッチ
- ・ふくらはぎ・股関節の柔軟性改善
- ・着地フォームの見直し
- ・痛みが強い時期は負荷を調整
5. 半月板損傷
注意点
- ・「引っかかる」「ロックする」症状は要注意
- ・放置すると損傷が進行
- ・ACL損傷と併発しやすい
対処法
- ・安静・アイシング
- ・MRIでの診断
- ・損傷部位により保存療法 or 手術
- ・手術後は段階的なリハビリが必要
6. アキレス腱炎・アキレス腱断裂
アキレス腱炎
注意点
- ・朝の痛み・硬さは悪化のサイン
- ・無理に走ると断裂リスクが上がる
対処法
- ・ふくらはぎのストレッチ
- ・負荷の調整
- ・シューズ・インソールの見直し
アキレス腱断裂
注意点
- ・「バチッ」という音と激痛
- ・つま先立ちができない
- ・早期治療が必須
対処法
- ・すぐに医療機関へ
- ・手術 or 保存療法
- ・長期リハビリが必要
7. オスグッド病
注意点
- ・成長期に多く、無理すると長期化
- ・膝下の骨が出てくるのは炎症のサイン
- ・ジャンプ・ダッシュの繰り返しで悪化
対処法
- ・大腿四頭筋の柔軟性改善
- ・練習量の調整
- ・痛みが強い時はアイシング
- ・整体では筋緊張の調整で早期改善を狙うこともある
8. グロインペイン症候群(鼠径部痛症候群)
注意点
- ・サッカー選手に多い
- ・放置すると慢性化しやすい
- ・股関節・腹筋・内転筋など複合的な原因
対処法
- ・股関節の可動域改善
- ・体幹・内転筋の筋バランス調整
- ・キックフォームの見直し
- ・痛みが強い時は負荷を下げる
9. シーバー病(かかとの痛み)
注意点
- ・成長期の踵骨の炎症
- ・走る・ジャンプで悪化
- ・かかとをつけない歩き方になることも
対処法
- ・ふくらはぎ・アキレス腱のストレッチ
- ・運動量の調整
- ・足裏アーチの改善
- ・痛みが強い時はアイシング
- ・整体では足部アライメント調整で早期改善を狙うこともある
📌 全体の共通ポイント
- ・痛みを我慢して続けると長期化しやすい
- ・初期対応(RICE)が回復を左右する
- ・原因となる動作・フォームの改善が必須
- ・成長期のケガは特に慎重に扱う必要がある
サッカーの怪我での予防法と身体のケア
■ ① 足関節捻挫(足首のねんざ)
● 予防法
- ・足首の可動域を広げる(前後・内外)
- ・ふくらはぎ・腓骨筋の強化
- ・片脚バランス(不安定面でのトレーニング)
- ・試合前のテーピング・サポーター
● 身体ケア
- ・足首のストレッチ
- ・ふくらはぎの筋膜リリース
- ・足裏アーチのケア(ゴルフボール転がし)
■ ② 前十字靭帯(ACL)損傷
● 予防法
- ・着地フォームの改善(膝が内側に入らない)
- ・ハムストリング強化(大腿四頭筋とのバランス)
- ・体幹トレーニング
- ・方向転換の正しいステップ練習
● 身体ケア
- ・股関節の柔軟性UP
- ・太もも前後の筋バランス調整
- ・ジャンプ着地の反復練習
■ ③ 内側側副靭帯(MCL)損傷
● 予防法
- ・内転筋・ハムストリングの強化
- ・膝が内側に倒れないフォーム作り
- ・接触プレー時の姿勢改善
● 身体ケア
- ・股関節内転筋のストレッチ
- ・膝周囲の筋膜リリース
- ・体幹の安定性向上
■ ④ ジャンパー膝(膝蓋腱炎)
● 予防法
- ・太もも前(大腿四頭筋)の柔軟性UP
- ・着地の衝撃を吸収するフォーム
- ・ふくらはぎ・お尻の筋力強化
● 身体ケア
- ・大腿四頭筋ストレッチ
- ・デクラインスクワット(エキセントリック)
- ・膝蓋腱周囲の軽いマッサージ
■ ⑤ 半月板損傷
● 予防法
- ・方向転換の正しいステップ
- ・股関節の可動域改善
- ・太もも前後の筋力バランス強化
● 身体ケア
- ・股関節ストレッチ(特に外旋)
- ・ハムストリング・大腿四頭筋の筋膜リリース
- ・膝のねじれを減らす動作改善
■ ⑥ アキレス腱炎・アキレス腱断裂
● 予防法
- ・ふくらはぎの柔軟性UP
- ・エキセントリックカーフレイズ
- ・シューズの見直し(クッション性)
● 身体ケア
- ・アキレス腱ストレッチ
- ・ふくらはぎの筋膜リリース
- ・足裏アーチのケア
■ ⑦ オスグッド病
● 予防法
- ・太もも前の柔軟性UP(最重要)
- ・走り方・着地の改善
- ・練習量の調整(成長期は特に)
● 身体ケア
- ・大腿四頭筋ストレッチ
- ・股関節・ふくらはぎの柔軟性改善
- ・膝蓋腱周囲の軽いケア
■ ⑧ グロインペイン症候群(鼠径部痛症候群)
● 予防法
- ・内転筋・腸腰筋の柔軟性UP
- ・体幹(腹筋・腹斜筋)の強化
- ・キックフォームの改善
● 身体ケア
- ・内転筋ストレッチ
- ・腸腰筋ストレッチ
- ・股関節の可動域改善
- ・体幹トレーニング
■ ⑨ シーバー病(かかとの痛み)
● 予防法
- ・ふくらはぎの柔軟性UP
- ・足裏アーチの強化
- ・人工芝での練習量調整
- ・クッション性のあるインソール
● 身体ケア
- ・ふくらはぎストレッチ
- ・アキレス腱の柔軟性改善
- ・足裏の筋膜リリース
🌟 ■ 全てのケガに共通する「最強の予防法」
✔ ウォームアップを丁寧に
✔ 柔軟性(特に股関節・太もも・ふくらはぎ)
✔ 体幹の安定性
✔ 着地・方向転換のフォーム改善
✔ 練習量の管理(疲労を溜めない)
✔ 睡眠・栄養の確保
これらを徹底するだけで、ケガの発生率は大きく下がります。
サッカーの怪我に対してのQ&A
-
怪我した場合は自然に改善することはありますか?
-
自然に改善しやすい怪我としにくい怪我があります。適切なケアをすることで早期回復が望まれ悪化を防ぐことが出来ます。
-
怪我が悪化するとどうなりますか?
-
✔ 長期離脱につながる
✔ 再発しやすくなる
✔ 別の部位のケガを誘発する
✔ フォームが崩れ、パフォーマンスが低下する
✔ 成長期の選手は特に長引きやすい
-
サッカーでの怪我は保険適応になりますか?
-
サッカーでの怪我は保険適応内になる場合が多いです。
-
値段は高いですか?
-
初診料が1600円になります。保険適応になれば2回目以降は約600円になります。
-
サッカーで怪我した場合はどうしたらいいですか?
-
痛みが出にくい姿勢で安静にし、すぐに当院へご相談ください。
TS接骨院で治療するメリット・当院の強み
■ 値段が安い
お手軽な価格で施術を受けていただけます!テーピングは無料です。■ 予約が気軽にとれ急な予約にも対応します!
LINEまたはお電話でお気軽に予約がとることが出来ます!当日予約も可能です!■ スポーツ経験者の先生が在籍しております!
スポーツ外傷に強い先生が揃っています。■ 駐車場が広い!
駐車場が広いため駐車が苦手な方お車でお越しの方、お気軽にお越しいただけます。■ トレーニング設備があります!
ランニングマシン、サイクリングマシンなど色々揃っておりトレーニングやリハビリにも適しています!■ 「ES5000」という特殊電気器具があります!
手技療法では届かない深部の筋肉へアプローチ可能です!
実例、体験談
治療
足首の施術を行います。

トレーニング、リハビリ
足を動かせるようになってきたらトレーニングやリハビリを行っていきます。

整体メニュー
manipulative

骨盤矯正

特殊電気療法

手技療法

フットケア
(メドマー)
当院のご紹介
ABOUT US
TS接骨院
- 住所
-
〒363-0008
埼玉県桶川市大字坂田962-5
- 最寄駅
-
JR「桶川」駅
バスで12分
- 駐車場
-
有り
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 | |
|---|---|---|---|---|---|---|---|---|
| 09:00〜12:30 | ● | ● | ● | ● | ● | ▲ | ✕ | ● |
| 15:00〜20:30 | ● | ● | ● | ● | ● | ✕ | ✕ | ■ |
- お電話でのお問い合わせ
-
048-871-7767
- LINE予約24時間受付